
المحتوى
- الأسباب
- الأعراض
- الامتحانات والاختبارات
- علاج او معاملة
- توقعات (تشخيص)
- المضاعفات المحتملة
- عند الاتصال بأخصائي طبي
- الوقاية
- أسماء بديلة
- صور
- المراجع
- تاريخ المراجعة 5/16/2018
عيب وسادة الشغاف (ECD) هو حالة قلبية غير طبيعية. الجدران التي تفصل جميع غرف القلب الأربعة سيئة التكوين أو غائبة. أيضا ، فإن الصمامات التي تفصل بين الغرف العلوية والسفلية للقلب لديها عيوب أثناء التكوين. ECD هو مرض القلب الخلقي ، مما يعني أنه موجود منذ الولادة.
الأسباب
يحدث ECD بينما الطفل لا يزال ينمو في الرحم. الوسائد البطانية هي منطقتان أثخنتان تتطوران إلى الجدران (الحاجز) التي تقسم غرف القلب الأربعة. كما أنها تشكل الصمامات التاجية وثلاثية الرؤوس. هذه هي الصمامات التي تفصل الأذين (غرف التجميع العليا) عن البطينين (غرف الضخ السفلية).
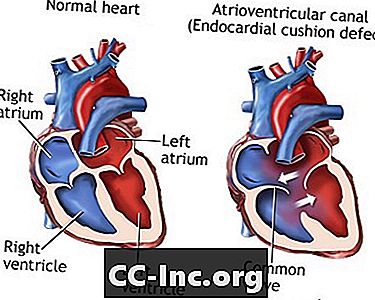
يؤدي عدم الفصل بين جانبي القلب إلى عدة مشاكل:
- زيادة تدفق الدم إلى الرئتين. هذا يؤدي إلى زيادة الضغط في الرئتين. في مرحلة الطفولة المبكرة ، يتدفق الدم عبر الفتحات غير الطبيعية من اليسار إلى الجانب الأيمن من القلب ، ثم إلى الرئتين. المزيد من تدفق الدم إلى الرئتين يجعل ضغط الدم في الرئتين يرتفع.
- فشل القلب. الجهد الإضافي اللازم للمضخة يجعل عمل القلب أصعب من المعتاد. عضلة القلب قد تضاعف وتضعف. هذا يمكن أن يسبب تورم في الطفل ، ومشاكل في التنفس ، وصعوبة في الرضاعة والنمو.
- زرقة. مع ارتفاع ضغط الدم في الرئتين ، يبدأ الدم بالتدفق من الجانب الأيمن من القلب إلى اليسار. يختلط الدم الغني بالأكسجين مع الدم الغني بالأكسجين. نتيجة لذلك ، يتم ضخ الدم مع كمية أقل من الأوكسجين عن المعتاد إلى الجسم. هذا يسبب زرقة ، أو الجلد المزرق.
هناك نوعان من ECD:
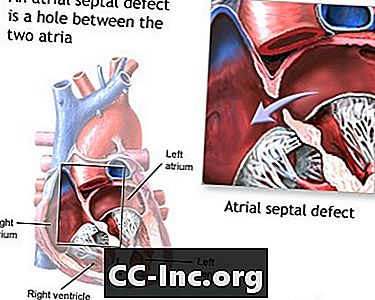
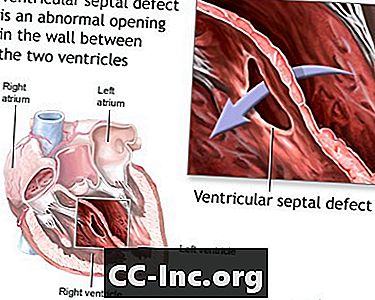
- استكمال ECD. هذا الشرط ينطوي على عيب الحاجز الأذيني (ASD) وعيوب الحاجز البطيني (VSD). الأشخاص الذين لديهم ECD الكامل لديهم صمام قلب كبير واحد فقط (صمام AV مشترك) بدلاً من صمامين متميزين (mitral و tricuspid).
- جزئي (أو غير مكتمل) ECD. في هذه الحالة ، لا يوجد سوى ASD أو ASD و VSD. يوجد صمامان متميزان ، لكن أحدهما (الصمام التاجي) غالبًا ما يكون غير طبيعي مع وجود فتحة ("شق") فيه. هذا العيب يمكن أن يسرب الدم من خلال الصمام.
يرتبط ECD بقوة بمتلازمة داون. ترتبط العديد من التغييرات الجينية أيضًا بـ ECD. ومع ذلك ، السبب الدقيق لل ECD غير معروف.
قد يترافق ECD مع عيوب القلب الخلقية الأخرى ، مثل:
- منفذ مزدوج البطين الأيمن
- البطين واحد
- تبديل الأوعية الكبيرة
- رباعية فالو
الأعراض
قد تشمل أعراض الطفولة المبكرة:
- إطارات الطفل بسهولة
- لون البشرة المزرق ، المعروف أيضًا باسم زرقة (قد تكون الشفاه زرقاء أيضًا)
- صعوبات التغذية
- عدم زيادة الوزن والنمو
- الالتهاب الرئوي أو الالتهابات المتكررة
- بشرة شاحبة (شحوب)
- تنفس سريع
- ضربات قلب سريعة
- تعرق
- تورم الساقين أو البطن (نادر في الأطفال)
- صعوبة في التنفس ، خاصة أثناء الرضاعة
الامتحانات والاختبارات
خلال الامتحان ، من المحتمل أن يجد مقدم الرعاية الصحية علامات على حدوث الطفولة المبكرة ، بما في ذلك:
- رسم قلب غير طبيعي (ECG)
- القلب الموسع
- ثقب في القلب
قد لا يعاني الأطفال المصابون بنماء الطفولة المبكرة الجزئي من علامات أو أعراض الاضطراب أثناء الطفولة.
تشمل اختبارات تشخيص ECD ما يلي:
- مخطط صدى القلب ، وهو الموجات فوق الصوتية التي تطل على هياكل القلب وتدفق الدم داخل القلب
- تخطيط القلب ، الذي يقيس النشاط الكهربائي للقلب
- الأشعة السينية الصدر
- التصوير بالرنين المغناطيسي ، والذي يوفر صورة مفصلة للقلب
- قسطرة القلب ، وهو إجراء يتم فيه وضع أنبوب رفيع (قسطرة) في القلب لرؤية تدفق الدم وإجراء قياسات دقيقة لضغط الدم ومستويات الأكسجين
علاج او معاملة
هناك حاجة لإجراء عملية جراحية لإغلاق الثقوب بين غرف القلب ، ولإنشاء صمامات ثلاثية الشرف ومتاجرة مميزة. يعتمد توقيت الجراحة على حالة الطفل وشدته. يمكن أن يتم ذلك غالبًا عندما يكون عمر الطفل من 3 إلى 6 أشهر. قد يتطلب تصحيح ECD أكثر من عملية جراحية واحدة.
قد يصف طبيب طفلك الدواء:
- لعلاج أعراض قصور القلب
- قبل الجراحة ، إذا كان ECD قد جعل طفلك مريضًا جدًا
سوف تساعد الأدوية طفلك على زيادة الوزن والقوة قبل الجراحة. الأدوية المستخدمة في الغالب تشمل:
- مدرات البول (حبوب الماء)
- الأدوية التي تجعل القلب ينقبض بقوة أكبر ، مثل الديجوكسين
يجب إجراء عملية جراحية لنماء الطفولة المبكرة الكاملة في السنة الأولى من عمر الطفل. خلاف ذلك ، يمكن أن يحدث تلف في الرئة قد لا يمكن عكسه. يميل الأطفال المصابون بمتلازمة داون إلى الإصابة بأمراض الرئة في وقت مبكر. لذلك ، فإن الجراحة المبكرة مهمة جدًا لهؤلاء الأطفال.
توقعات (تشخيص)
يعتمد مدى جودة أداء طفلك على:
- شدة ECD
- صحة الطفل العامة
- ما إذا كان مرض الرئة قد تطورت بالفعل
يعيش العديد من الأطفال حياة طبيعية ونشطة بعد تصحيح الطفولة المبكرة.
المضاعفات المحتملة
قد تشمل المضاعفات الناجمة عن ECD ما يلي:
- فشل القلب الاحتقاني
- الموت
- متلازمة أيزنمنجر
- ارتفاع ضغط الدم في الرئتين
- أضرار لا رجعة فيها إلى الرئتين
قد لا تظهر بعض مضاعفات جراحة ECD حتى يصبح الطفل بالغًا. وتشمل هذه المشاكل إيقاع القلب وصمام التاجي المتسرب.
قد يكون الأطفال الذين يعانون من ECD عرضة لخطر الإصابة بالتهاب القلب (التهاب الشغاف) قبل وبعد الجراحة. اسأل طبيب طفلك عما إذا كان طفلك بحاجة إلى تناول المضادات الحيوية قبل بعض إجراءات طب الأسنان.
عند الاتصال بأخصائي طبي
اتصل بمزود طفلك إذا كان طفلك:
- الإطارات بسهولة
- لديه مشكلة في التنفس
- لديه بشرة مزرق أو شفاه
تحدث أيضًا إلى المزود إذا كان طفلك لا ينمو أو يزداد وزناً.
الوقاية
يرتبط ECD مع العديد من التشوهات الوراثية. قد يرغب الأزواج الذين لديهم تاريخ عائلي في مرض التصلب العصبي المتعدد في طلب الاستشارة الوراثية قبل الحمل
أسماء بديلة
الأذيني البطيني (AV) عيب القناة ؛ عيب الحاجز الأذيني البطيني. AVSD. فتحة AV المشتركة. أوستيوم بريم عيوب الحاجز الأذيني. عيب خلقي في القلب. عيب ولادة - ECD ؛ مرض زرقة - ECD
صور

عيب الحاجز البطيني
عيب الحاجز الأذيني
القناة الأذينية البطينية (عيب وسادة الشغاف)
المراجع
Ashwath R، Snyder CS. العيوب الخلقية في الجهاز القلبي الوعائي. In: Martin RJ، Fanaroff AA، Walsh MC، eds. أمراض فانتاروف ومارتن لطب حديثي الولادة قبل الولادة من الجنين والرضع. الطبعة العاشرة فيلادلفيا ، بنسلفانيا: إلسفير سوندرز ؛ 2015: الفصل 84.
Backer CL، Mavroudis C. عيوب القناة الأذينية البطينية. In: Mavroudis C، Backer C، eds. جراحة القلب للأطفال. 4th ed. أكسفورد ، المملكة المتحدة: وايلي بلاكويل ؛ 2013 ؛ الفصل 18.
Kliegman RM، Stanton BF، St. Geme JW، Schor NF. أمراض القلب الخلقية الدودية: آفات تحويلة من اليسار إلى اليمين. In: Kliegman RM، Stanton BF، St. Geme JW، Schor NF، eds. نيلسون كتاب طب الأطفال. 20th ed. فيلادلفيا ، بنسلفانيا: إلسفير ؛ 2016: الفصل 426.
تاريخ المراجعة 5/16/2018
تم التحديث بواسطة: Michael A. Chen ، MD ، دكتوراه ، أستاذ مشارك في الطب ، قسم أمراض القلب ، مركز Harborview الطبي ، كلية طب جامعة واشنطن ، سياتل ، واشنطن. راجعه أيضًا David Zieve ، MD ، MHA ، المدير الطبي ، Brenda Conaway ، مدير التحرير ، و A.D.A.M. فريق التحرير.