المحتوى
حول حجم حبة البازلاء الصغيرة ، تلعب الغدة النخامية ، والمعروفة أيضًا باسم "الغدة الرئيسية" ، دورًا مهمًا في تنظيم إنتاج الهرمونات من معظم الغدد الأخرى في الجسم. في هذه الحالة ، من الضروري للعديد من الوظائف بالإضافة إلى الصحة العامة. تقع هذه الغدة في الدماغ بين منطقة ما تحت المهاد والغدة الصنوبرية داخل العظم الوتدي (الموجود في الجزء الأمامي من الجمجمة) ، ولها فصين: الفص الأمامي والخلفي.نظرًا لدورها الحاسم ، يمكن أن يكون لأمراض أو تشوهات الغدة النخامية آثار خطيرة. وتشمل هذه غالبًا أورام الغدة النخامية غير المصحوبة بأعراض (الأورام الغدية) ، ومرض كوشينغ (الناجم عن الاستخدام المفرط للستيرويد) ، وقصور الغدة النخامية ، الذي يتميز بقصور نشاط الغدة.
تشريح
بناء
وتتكون الغدة النخامية بحجم حبة البازلاء من فصين أمامي وخلفي. في البالغين ، يبلغ القطر الرأسي حوالي 8 مم ، مع محيط أفقي يبلغ 12 مم (مم). وهي مغلفة بغشاء صلب (الجافية) ، وتحت غشاء آخر مثل غشاء سيلار ، الذي يحتوي على الفتح للسماح لهيكل يسمى ساق infundibular بالخروج من الغدة.
كل من هذه الفصوص لها أجزاء فرعية وهياكل. فيما يلي تحليل سريع لهذه:
- الفص الأمامي من الغدة النخامية: هذا الجزء الأمامي هو الأكبر في الغدة النخامية. يعتبر الفص الأمامي من الغدة النخامية مسؤولاً عن تخليق معظم هرمونات الغدة النخامية. يتكون من الجزء القاصي ، وهو هيكل يتكون من سلاسل من الخلايا المتخصصة التي تفرز الهرمونات المرتبطة بالنمو والتطور (الهرمونات الغذائية). الجزء الذي يُحيط بالساق هو الجزء الذي يُحيط بالساق الفوقي ، أما الجزء الأوسط فهو عبارة عن شريط رفيع من الخلايا يفصل الفص القاصي عن الفص الخلفي من الغدة النخامية.
- الفص الخلفي من الغدة النخامية: الفص المواجه للخلف من الغدة هو امتداد لمنطقة الدماغ في منطقة ما تحت المهاد المتصلة بالجسم الرئيسي عبر ساق الغدة النخامية ، والتي تعتبر نفسها جزءًا من الفص الخلفي من الغدة النخامية. يمتد هذا القصب من الدرنة cinereum ، وهو نفوذ مجوف من منطقة ما تحت المهاد ، لاختراق الحجاب الحاجز سيلار.
موقعك
تقع الغدة النخامية في اكتئاب على شكل سرج في منتصف العظم الوتدي يسمى سيلا تورسيكا. تقع هذه العظام غير المزدحمة على شكل فراشة باتجاه مقدمة الجمجمة عند مستوى العين. يضعه هذا أسفل التصالب البصري (حيث تتقاطع الأعصاب البصرية) ، ومنطقة الوطاء ، بالإضافة إلى الجزء الأمامي من حلقة من الشرايين تسمى دائرة ويليس. وهي تقع على جانب الجيب الكهفي ، وهي مساحة يجمع الدم من مناطق الدماغ المركزية في طريق عودته إلى القلب. إلى الجزء الأمامي من الغدة النخامية ، تجد اثنين من المساحات الأخرى لتجميع الدم - الجيوب الأنفية الأمامية والجيوب الأنفية الأمامية.
الاختلافات التشريحية
تحدث العديد من الاختلافات الخلقية في الغدة النخامية. من بين أبرز هذه الاختلافات هو وجود تباين في الحجم بين الرجال والنساء ، حيث تكون هذه أكبر إلى حد ما في الأخير. يتسبب الحمل أيضًا في نمو حجم هذه الغدة بشكل ملحوظ. وبالمثل ، تكون الغدة النخامية أكبر خلال فترة البلوغ وصغار البلوغ ، ومن المعروف أنها تتقلص بعد سن الخمسين.
بالإضافة إلى ذلك ، لاحظ الأطباء عددًا من الاختلافات التشريحية الأخرى. وتشمل هذه:
- نقص تصبغ: هذا هو عدم تطور الفص الأمامي للغدة النخامية ، والذي يمكن أن يؤثر بشدة على وظيفتها.
- تضخم: يحدث تضخم الغدة النخامية المفرط أحيانًا أثناء الحمل أو عند النساء الشابات في فترة الحيض.
- سيلا تركيا فارغة جزئيًا: نوع من السيلا الفارغة ، هذه حالة شائعة نسبيًا ، حيث يكون جزء سيلا تورسيكا من الغدة النخامية فارغًا ومسطّحًا.
- الازدواجية: في حالات نادرة للغاية - وعادة جنبًا إلى جنب مع المشكلات الخلقية الأخرى - قد تتضاعف الغدة النخامية. حدثت معظم الحالات المبلغ عنها في النساء أو الفتيات وترتبط بتشوهات خلقية في الوجه أو الجمجمة.
وظيفة
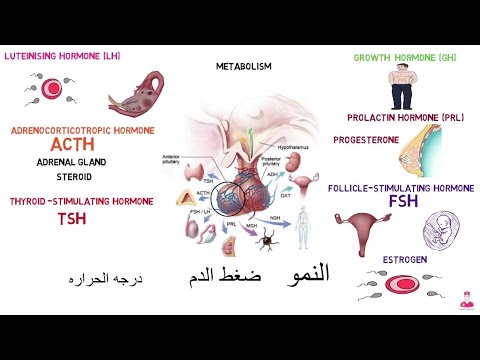
نظرًا لدورها الأساسي في الجسم ، فإن الغدة النخامية لها تأثير كبير على التنمية البشرية وعملها. في المقام الأول ، يتم ذلك من خلال تخليق الهرمونات. كما ذكر أعلاه ، فإن الفص الأمامي هو موقع غالبية هذا النشاط وينتج ما يلي:
- هرمون قشر الكظر (ACTH): عندما يتم تحرير هرمون إفراز الكورتيكوتروبين (CRH) من منطقة ما تحت المهاد ويصل إلى منطقة معينة ، حيث ينقسم إلى عدة هرمونات ، بما في ذلك الهرمون الموجه لقشر الكظر. تنتقل هذه الخلايا إلى قشرة الغدة الكظرية (أعلى الغدتين الكظريتين الموجودتين أعلى الكلى) ، ثم تنتقل في مجرى الدم لإفراز الكورتيزول. بدوره ، الكورتيزول ينظم إفراز الجلوكوكورتيكويد في فترات الإجهاد.
- البرولاكتين (PRL): تنظمه منطقة ما تحت المهاد مباشرة ، PRL ترتبط ارتباطًا مباشرًا بنمو الغدد الثديية لبدء إنتاج الحليب عند النساء. يتم تثبيط نشاطها بواسطة مادة الدماغ الكيميائية ، الدوبامين ، وفي الأمهات بعد الولادة ، يتم تثبيط هذه المادة الكيميائية عند الرضاعة. وهذا بدوره يحفز نشاط البرولاكتين وبالتالي الإرضاع.
- الهرمون الملوتن (LH) والهرمون المنبه للجريب (FSH): يتم تحرير هرمون إفراز الغدد التناسلية (GnRH) من منطقة ما تحت المهاد لتحفيز تطوير LH و FSH. عند الرجال ، يعمل LH على خلايا معينة في الخصيتين (خلايا Leydig) لإنتاج هرمون التستوستيرون ، ويعمل FSH على الخلايا الأخرى (خلايا سيرتولي) للمشاركة في تطوير الحيوانات المنوية. في النساء ، يتسبب هرمون LH في إنتاج المبيضين لهرمونات الستيرويد ، والتي بدورها تشارك في الإباضة. يعمل FSH على الخلايا المرتبطة بتطوير الأمشاج الأنثوية (تسمى الخلايا الحبيبية) ، وهي خلايا يمكن تخصيبها لتصبح ملقحة.
- هرمون النمو أو السوماتوتروبين (GH): هذا يحفز نمو الخلايا في جميع أنحاء الجسم ويتم تنظيمه من خلال حلقة تغذية مرتدة تعتمد على مستويات هذا الهرمون في الدم.
- هرمون الغدة الدرقية (TSH): يحفز هذا الهرمون الغدة الدرقية على إفراز هرمونات T3 و T4 التي تنظم عملية التمثيل الغذائي في كل خلية في الجسم.
بالإضافة إلى ذلك ، يصنع الفص الخلفي من الغدة النخامية زوجين من الهرمونات الأخرى ، وهما:
- الأوكسيتوسين: يرتبط هذا الهرمون بشكل شائع بالروابط الاجتماعية والجنسية ، ولهذا يُشار إليه أحيانًا باسم "هرمون الدلال". في النساء الحوامل ، يؤدي إفراز هذه المادة إلى تقلصات تؤدي إلى المخاض ، وفي فترة ما بعد الولادة ، يتسبب في رد الفعل المنعكس لإفراز الحليب ، وهو إفراز لبن الأم عندما يرضع الطفل.
- أرجينين فاسوبريسين (AVP) أو الهرمون المضاد لإدرار البول (ADH): يقوم هذا الهرمون بالعديد من الوظائف الهامة ، بما في ذلك تنظيم الماء ونضوب الماء في الجسم ، وكذلك تنظيم ضغط الدم في حالات فقدان الدم. يتسبب AVP في انقباض الشرايين عبر مستقبلات خاصة في جميع أنحاء الجسم ، ومن خلال العمل على الكلى والتفاعل مع بروتين يسمى aquaporin 2 ، فإنه يخلق قنوات لمساعدة الماء على إعادة امتصاصه في مجرى الدم.
الشروط المرتبطة
يمكن أن يؤثر عدد من الحالات والأمراض على الغدة النخامية: كل شيء من العدوى أو الالتهاب إلى وجود الأورام. ترتبط غالبية المشكلات هنا بالحالة الأخيرة ، ويتم علاجها عادةً باستخدام إما الجراحة الإشعاعية بسكين جاما ، والتي تستخدم الإشعاع الموجه لإجراء الجراحة ، أو نوع آخر من العلاج الإشعاعي يسمى العلاج الإشعاعي المعدل الشدة (IMRT) ، أو في بعض الحالات حالات الجراحة التقليدية. فيما يلي تفصيل سريع:
- ورم الغدة النخامية: الأورام الغدية هي أورام تنمو على الغدة النخامية. غالبًا ما تكون حميدة (غير سرطانية) ، تحدث في حوالي 20٪ من الأشخاص وفي كثير من الحالات تكون بدون أعراض ، وقد يرتبط وجودها بحالات صحية أخرى ، مثل ارتفاع مستوى الكالسيوم في الدم. هذه الأورام الغدية - بسبب حجمها - تؤدي إلى نقص نشاط الغدة أو زيادة إنتاج الهرمون (المعروف أيضًا باسم قصور الغدة النخامية). في بعض الأحيان ، تؤدي هذه الأورام الغدية إلى صداع أو مشاكل في الرؤية.
- فرط برولاكتين الدم: يتسبب هذا النوع من الأورام في إنتاج الغدة النخامية لهرمون البرولاكتين. تختلف في الحجم ، مع وجود أورام أصغر تسمى "ورم برولاكتيني دقيق" ونمو أكبر يسمى "ورم برولاكتيني كبير" ، يمكن أن يؤدي ذلك إلى إفرازات من الثدي لدى النساء ، أو عدم انتظام الدورة الشهرية ، أو حتى فقدان وظيفة الدورة الشهرية لدى النساء. عند الرجال ، يمكن أن تؤدي هذه الحالة إلى الضعف الجنسي. في بعض الأحيان ، تنمو هذه كبيرة بما يكفي لإثارة الأعراض.
- سكتة الغدة النخامية: هذه حالة نادرة ، حيث يتضخم حجم الورم الحميد في الغدة النخامية ويبدأ في امتصاص الدم الشرياني ، مما يؤدي إلى إعاقة تدفق الدم. وهذا بدوره يؤدي إلى صداع مفاجئ ، واضطرابات بصرية ، وانخفاض إنتاج الهرمونات ، وفي بعض الحالات ، القيء.
- متلازمة كوشينغ: غالبًا نتيجة التعرض المفرط للستيرويدات - على الرغم من حدوثه أيضًا في الحالات التي تسبب فيها الأورام الغدية فرط نشاط إنتاج الهرمونات - تؤدي متلازمة كوشينغ إلى فرط نشاط الغدد الكظرية ، مما يؤدي إلى زيادة إنتاج الكورتيزول. أكثر شيوعًا عند النساء ، تؤدي هذه الحالة إلى زيادة الوزن التدريجي ، والاكتئاب ، وضعف العضلات ، وسهولة حدوث كدمات في الجلد. عند الرجال ، يمكن أن يؤدي إلى العجز الجنسي ، وفي النساء ، يمكن أن يسبب عدم انتظام الدورة الشهرية.
- قصور الغدة النخامية وقصور الغدة النخامية: قصور الغدة النخامية هو الحالة التي لا تنتج فيها الغدة النخامية هرمونات معينة ، مما قد يؤدي إلى قصور الغدة النخامية ، أو نقص إنتاج الهرمونات من الغدد الأخرى. كما هو الحال مع الحالات الأخرى ، يحدث هذا نتيجة الأورام الحميدة التي تؤثر على الفصوص الأمامية أو المحيطية ، أو يمكن أن تنشأ كأثر جانبي غير مقصود للجراحة. في بعض الأحيان ، تحدث هذه بسبب عدوى أو إصابات معينة في الرأس. تشمل الأعراض التعب ، وعدم انتظام الدورة الشهرية أو حتى فقدان وظيفة الدورة الشهرية عند النساء ، والعجز (عند الرجال) ، والعقم ، والتعرض لدرجات الحرارة الباردة ، والإمساك ، وجفاف الجلد ، وانخفاض ضغط الدم.
الاختبارات
إذا كنت تشكو من الأعراض المصاحبة لضعف الغدة النخامية ، فسيحتاج طبيبك أولاً إلى إلقاء نظرة على تاريخك الطبي. هذا يعني أنك ستحتاج إلى الحصول على أي نتائج تصوير أو اختبار في متناول اليد للاستشارة. إذا استدعى الموقف ذلك ، يمكن تقييم الغدة النخامية باستخدام عدد من الأساليب المتخصصة ، بما في ذلك:
- اختبار تحمل الأنسولين: يستخدم لاختبار وظيفة الغدة الكظرية والغدة النخامية - واختبار شائع لمرض السكري - يتضمن هذا الإجراء إعطاء الأنسولين للحث على نقص السكر في الدم ، أو خفض نسبة السكر في الدم. هذا يسمح للطبيب بتقييم مدى قدرة هذه الغدة على إنتاج الهرمونات اللازمة.
- اختبار قمع ديكساميثازون: هذا يقيم استجابة الغدد الكظرية لـ ACTH عن طريق قياس مستويات الكورتيزول في البول. بشكل أساسي ، يهدف إلى تقييم ما إذا كانت الغدة النخامية تضمن إنتاج الكمية المناسبة من الكورتيزول. على وجه الخصوص ، إصدارات الجرعات العالية من هذا الاختبار تؤكد وجود متلازمة كوشينغ.
- اختبار تحفيز هرمون النمو (GHRH): يُعرف GHRH أيضًا باسم اختبار الأرجينين ، ويقيم مستوى إنتاج هرمون النمو (GH). يتضمن ذلك سحب الدم وتطبيق الأدوية لتحفيز وظيفة الغدة النخامية وقياس هذه المستويات.
- اختبار قمع هرمون النمو: هذا اختبارات للحالات التي تنطوي على فرط نشاط الغدة النخامية ، مثل متلازمة كوشينغ. من خلال قمع إنتاج هرمون النمو باستخدام عقاقير محددة ، يمكن للأطباء تقييم نقص هرمون النمو وكذلك قصور الغدة النخامية.
- التصوير بالرنين المغناطيسي (مري): بعد الاختبارات الأولية ، قد يطلب الأطباء التصوير بالرنين المغناطيسي - غالبًا - للحصول على إحساس أكمل بصحة الغدة النخامية وتقييم وجود أي أورام.